22歳の女性。摂食障害と筋力低下のため救急車で搬入された。 18歳で失恋を契機に食事制限を開始し、摂食量および体重の減少が止まらなくなり、自宅近くの精神科に通院中であった。筋力低下のため自宅で身動きがとれなくなり、救急車を要請した。月経は 3年前から停止している。意識は清明。身長 152cm、体重 26kg。体温 35.1℃。心拍数 48/分、整。血圧 80/52mmHg。前腕にうぶ毛の増生を認める。尿所見:蛋白(-)、糖(-)、ケトン体+。血液所見:赤血球 408万、 Hb 11.0g/dL、Ht 38%、白血球 3,300、血小板 8万。血液生化学所見: AST 28U/L、ALT 26U/L、尿素窒素 12mg/dL、クレアチニン 0.6mg/dL、Na 135mEq/L、K 3.0 mEq/L、Cl 94mEq/L、血糖 45mg/dL、HbA1c 4.4% (基準 4.6~6.2)、TSH 2.8μU/mL (基準 0.5~5.0)、FT₃ 1.8pg/mL (基準 2.3~4.3)、FT₄ 0. 9 ng/ dL (基準0.9~1.7)。経静脈的にブドウ糖を含む輸液を開始したところ、入院2日目から呼吸困難、意識障害 (JCSⅡ-20)及び全身の浮腫が出現し、血液所見は AST 539U/L、ALT 654U/Lであった。
対応として適切でないのはどれか。
a リンを投与する。
b 心電図を施行する。
c 微量元素を測定する。
d ビタミンB₁を投与する。
e 甲状腺ホルモンを投与する。第113回医師国家試験F44より引用
Refeeding syndromeをテーマにした問題と思われます。
Refeeding syndromeを理解せよ
Refeeding syndrome(Refeeding症候群)とは
極度の低栄養状態の患者に再度栄養を投与した場合に起こる現象のこと。
低栄養状態ではリンやカリウム、マグネシウム、カルシウムやビタミンB1などの微量元素が極度に不足しています。
細胞が低栄養状態に適応しているところにブドウ糖を流し込むと、内分泌代謝に影響を及ぼしインスリンの増加や代謝の増加によって血中のリンやカリウムなどが細胞内に流入して、主には極度の低リン血症(1.0mg/dl以下)によって赤血球の酸素親和性の低下や細胞内のATPサイクルが回らなくなるなど細胞障害が起こります。
結果として重篤な臓器障害(主には心不全)を引き起こしてしまいます。
神経性食思不振(anorexia nervosa)の若年女性
若年の女性で精神的なストレスから神経性食思不振になっているようです。いわゆる拒食症ですね。
当然ですが神経性食思不振(anorexia nervosa)はRefeeding syndromeの大きなリスクです。
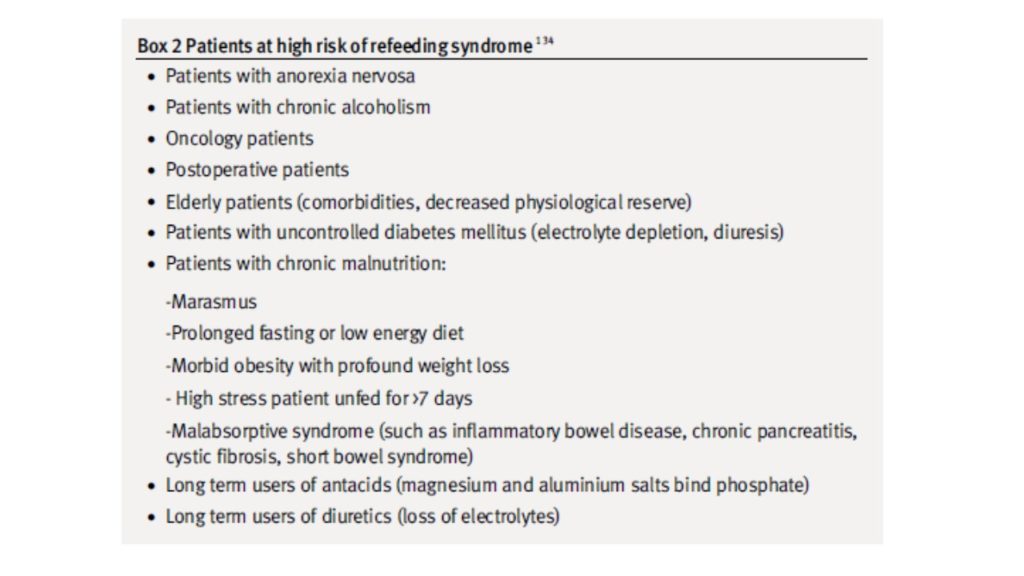
BMJ 2008 Jun 28;336(7659):1495-8.より引用
低栄養による極度の低体重、筋力低下、月経の停止、低血圧などの症状が出ています。
採血項目を見てみましょう。甲状腺機能のところをみるとTSHとT4はぎりぎり正常範囲ですが、T3が低いようです。もしかしたらこれに引っかかる人もいるかもしれません。これはlow T3症候群と呼ばれる現象です。
Low T3症候群とは
Non-thyroidal illness(NTI,非甲状腺疾患)とも呼ばれる飢餓や侵襲などによって引き起こされる甲状腺ホルモン値の変化のこと。飢餓状態などではしばしばT3が低値になるlow T3症候群を認めます。さらに重篤になるとTSH正常のT4低値も認めるようになるといわれています。
Refeeding syndromeへの適切な対処を覚えよう。
この患者さんは栄養の投与を開始したところで急変してしまったようです。肝障害は過剰栄養によるものや心不全によるうっ肝の影響でしょうか。
Refeeding syndromeが危惧される状況での管理のポイント
リン、カリウム、マグネシウム、ビタミンB1などのミネラルや微量元素をしっかりチェックして低下していれば補充すること。
このような患者さんは栄養開始や脱水の補正に伴いたとえ正常値でも急激に低下する場合が多いので厳格にチェックしたり、あらかじめ補充しつつ治療していきます。
a リンを投与する。
まずリンの測定をしていなことが問題ですが、おそらく著明な低リン血症と思われます。すぐさま補正を開始しましょう。
b 心電図を施行する。
心筋梗塞を合併していないか、不整脈が起こっていないかのチェックは必要でしょう。
c 微量元素を測定する。
急性期で問題になるのはリン、カリウム、マグネシウム、カルシウム、ビタミンB1などです。
おそらく亜鉛(Zn)などその他の微量元素も欠乏していると思われるため測定するのは問題ないと思われますが、どこまで調べるかはケースバイケースともいえるでしょう。
d ビタミンB₁を投与する。
ビタミンB1欠乏症はウェルニッケ脳症や脚気心の原因となり低栄養の人やアルコール依存症の人にはしばしば見られます。
おそらく測定してすぐ検査結果がでる施設は少ないと思われますので、検査結果が判明するまえから補充を開始してよいでしょう。
仮に多少過剰に補充しても大きな副作用はでませんし補正が遅れるデメリットのほうが大きいでしょう。
e 甲状腺ホルモンを投与する。
これは検査値に引っかかって選んでしまう人もいそうです。
甲状腺の病気ではないので補正は必要ありません。
TSHの上昇とT4の低値があれば甲状腺機能低下を疑ってもよいでしょうが本症例はlow T3症候群なので適応外です。
むしろ甲状腺ホルモンを投与してさらに代謝を上げるのは症状を悪化させる可能性もあるので禁忌に近い選択肢かもしれません。
国試では禁忌にならないでしょうど専門医試験なら禁忌でしょうね。
Refeeding syndromeに出会うことは稀ではない
このような典型的な神経性食思不振の患者さんに出会うことはそこまで多くありませんが、それ以外にも例えば重度のアルコール依存症の患者さんでも起こりえます。最近では高齢化に伴い低栄養の高齢者の患者さんは増えているように思います。
例えば「最近食欲が落ちてきてほとんど食べてないんです」といって高齢者の方が運ばれてきたりしたら、Refeeding syndromeのリスクがあるかもしれません。
覚えていれば早々に対処できるので知識として覚えておくことが大事でしょう。
参考文献
- BMJ. 2008 Jun 28;336(7659):1495-8
- Lancet Respir Med. 2015 Dec;3(12):943-52